La cirugía de implante peneano representa la solución definitiva y más efectiva para hombres con disfunción eréctil que no responden a tratamientos conservadores como medicamentos orales, inyecciones o terapias no invasivas. Aunque la perspectiva de someterse a una cirugía en una zona tan íntima puede generar considerable ansiedad y preocupación, comprender detalladamente cada etapa del proceso médico ayuda significativamente a reducir temores, prepararse adecuadamente y desarrollar expectativas realistas sobre lo que sucederá antes, durante y después del procedimiento.
En este artículo exhaustivo, desglosaremos el procedimiento de prótesis de pene paso a paso, desde la primera consulta con el urólogo especializado hasta la recuperación completa y el retorno a una vida sexual satisfactoria. Nuestro objetivo es proporcionar información clara, detallada y accesible que permita a los pacientes tomar decisiones informadas y afrontar el proceso con confianza y tranquilidad.
Qué es la Cirugía de Implante Peneano?
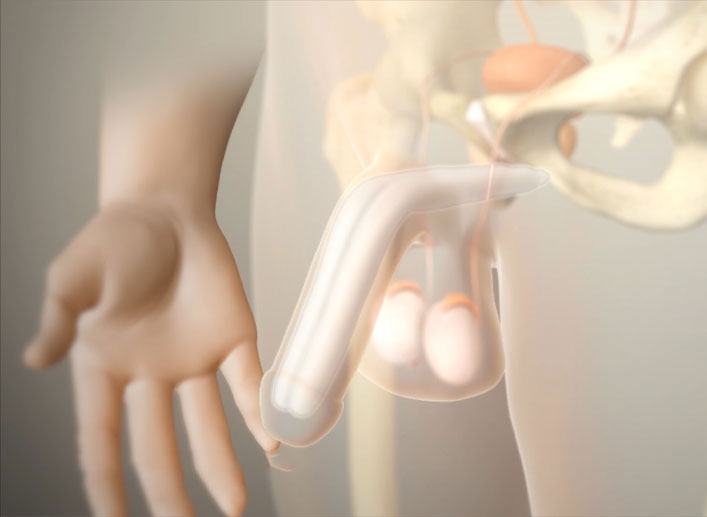
La cirugía de implante peneano es un procedimiento urológico especializado en el cual un cirujano coloca un dispositivo protésico dentro de los cuerpos cavernosos del pene para permitir erecciones mecánicas controladas por el paciente. A diferencia de los tratamientos farmacológicos que dependen de la respuesta vascular del cuerpo, el implante peneano proporciona una solución mecánica permanente que funciona independientemente del flujo sanguíneo, lo que lo convierte en la opción ideal para hombres con disfunción eréctil severa de origen vascular, neurológico o post-quirúrgico.
Este procedimiento generalmente se realiza como cirugía ambulatoria o con una estancia hospitalaria corta de una a dos noches. Se lleva a cabo bajo anestesia general o raquídea, dependiendo de las preferencias del paciente, las recomendaciones del anestesiólogo y las condiciones médicas subyacentes. La duración total del procedimiento varía entre 60 y 120 minutos, aunque puede extenderse en casos más complejos que involucran anatomía anormal, cirugías previas en el área o la presencia de tejido cicatricial significativo.
Tipos de Implantes Disponibles
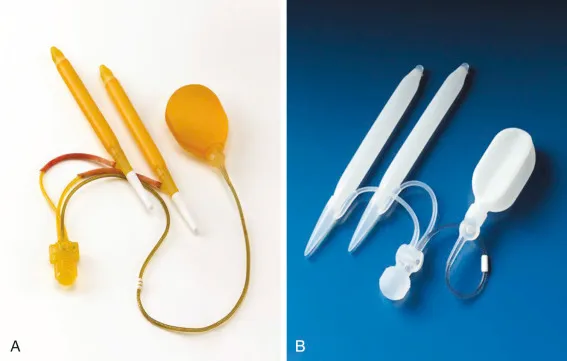
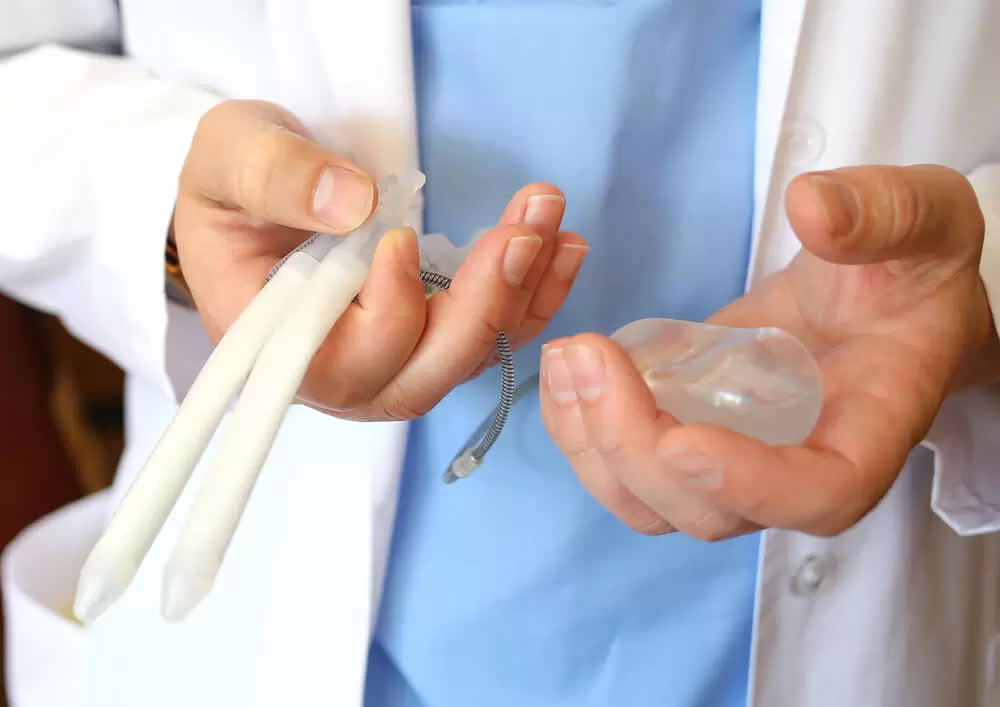
Existen tres tipos principales de prótesis peneanas, cada una con características, ventajas y consideraciones específicas. La prótesis inflable de tres componentes es la opción más sofisticada y popular, consistiendo en dos cilindros huecos que se colocan dentro de los cuerpos cavernosos del pene, un reservorio de líquido que se posiciona en el espacio retropúbico del abdomen inferior, y una bomba de activación que se ubica en el escroto. Este sistema permite al paciente controlar completamente cuándo tiene una erección simplemente presionando la bomba escrotal varias veces, lo que transfiere líquido desde el reservorio hacia los cilindros, generando una erección rígida y natural en apariencia. Para volver al estado flácido, el paciente presiona una válvula de liberación en la bomba, permitiendo que el líquido regrese al reservorio.
La prótesis inflable de dos componentes representa una alternativa algo más simple, donde los cilindros y la bomba están presentes, pero el reservorio abdominal se elimina o se integra dentro de la bomba misma, creando una unidad más grande en el escroto. Aunque este diseño reduce la complejidad quirúrgica y el tiempo operatorio, la erección resultante puede ser ligeramente menos rígida que con el sistema de tres componentes, y la bomba escrotal es más prominente al tacto.
La prótesis maleable o semirrígida consiste en varillas flexibles de silicona con un núcleo de alambre o estructura articulada que se colocan permanentemente dentro de los cuerpos cavernosos. Este tipo de implante mantiene el pene en un estado de semi-rigidez constante que puede doblarse manualmente hacia arriba para la actividad sexual o hacia abajo contra el cuerpo para el uso diario. Aunque es el sistema más simple y tiene la menor tasa de fallo mecánico, presenta desventajas en términos de discreción, ya que el pene siempre mantiene cierto grado de rigidez, lo que puede ser notable bajo la ropa ajustada.
Fase 1: Evaluación Preoperatoria Completa
El camino hacia una cirugía exitosa de implante peneano comienza mucho antes de entrar al quirófano. Una evaluación médica exhaustiva y cuidadosa es absolutamente esencial no solo para determinar si el paciente es un candidato apropiado para el procedimiento, sino también para identificar y optimizar cualquier condición médica subyacente que pudiera afectar los resultados quirúrgicos o aumentar el riesgo de complicaciones.
Primera Consulta con el Urólogo Especializado
La primera consulta con el urólogo especializado en implantología protésica es probablemente la más importante de todo el proceso, ya que establece la relación médico-paciente, permite una evaluación integral de la situación y proporciona al paciente la información necesaria para tomar una decisión informada sobre si proceder o no con la cirugía.
Durante esta consulta inicial, que típicamente dura entre 45 minutos y una hora, el urólogo realizará una entrevista clínica detallada cubriendo múltiples aspectos de la historia médica y sexual del paciente. El médico comenzará preguntando sobre la duración de la disfunción eréctil, un factor importante ya que los problemas de corta duración pueden responder aún a tratamientos conservadores, mientras que la disfunción persistente de más de dos años con fallo de tratamientos médicos sugiere fuertemente la necesidad de una solución quirúrgica. El especialista indagará exhaustivamente sobre todos los tratamientos previos intentados, incluyendo medicamentos orales como sildenafil, tadalafil o vardenafil, su efectividad inicial y cualquier disminución de respuesta con el tiempo, así como la experiencia con inyecciones intracavernosas, dispositivos de vacío, terapias tópicas o cualquier otro enfoque previamente utilizado.
Comprender las causas subyacentes de la disfunción eréctil es crucial para el éxito del procedimiento. El urólogo explorará detalladamente si existe diabetes mellitus, especialmente de larga evolución con complicaciones vasculares, ya que esta condición no solo causa disfunción eréctil sino que también puede afectar la cicatrización y aumentar ligeramente el riesgo de infección. La enfermedad cardiovascular, incluyendo hipertensión, enfermedad coronaria o accidentes cerebrovasculares previos, será documentada cuidadosamente tanto por su relación con la disfunción eréctil como por las implicaciones anestésicas del procedimiento. Los pacientes que han sido tratados por cáncer de próstata mediante prostatectomía radical o radioterapia frecuentemente desarrollan disfunción eréctil severa debido al daño de nervios y vasos sanguíneos, y estos casos particulares requieren consideraciones especiales durante la planificación quirúrgica.
El historial quirúrgico completo del paciente es revisado meticulosamente, con particular atención a cualquier cirugía previa en el área pélvica, genital o abdominal inferior. Cirugías prostáticas previas, reparaciones de hernias, procedimientos rectales o cualquier intervención en la región pueden haber alterado la anatomía normal o creado adherencias que compliquen la colocación del implante. Si el paciente ha tenido cirugías de implante peneano previamente, ya sea por fallo mecánico del dispositivo o por infección que requirió remoción, esto influirá significativamente en la planificación quirúrgica, ya que los tejidos cicatriciales resultantes pueden hacer el procedimiento técnicamente más desafiante.
La revisión completa de medicamentos actuales es fundamental, especialmente la identificación de anticoagulantes como warfarina, nuevos anticoagulantes orales, aspirina o antiagregantes plaquetarios como clopidogrel. Estos medicamentos deberán suspenderse temporalmente antes de la cirugía para reducir el riesgo de sangrado excesivo, pero la decisión de suspensión debe coordinarse cuidadosamente con el cardiólogo o médico internista que los prescribió, evaluando el riesgo-beneficio individual. Los pacientes diabéticos que usan insulina o hipoglucemiantes orales necesitarán ajustes específicos en su régimen en los días perioperatorios.
Un aspecto frecuentemente subestimado pero absolutamente crucial de la evaluación inicial es la exploración de las expectativas del paciente y su motivación para someterse al procedimiento. El urólogo dedicará tiempo significativo a comprender qué espera lograr el paciente con el implante, si sus expectativas son realistas y alcanzables, y si comprende tanto las posibilidades como las limitaciones del dispositivo. Es esencial que el paciente entienda que aunque el implante proporcionará erecciones mecánicas confiables y suficientes para actividad sexual, la sensación, el placer y la capacidad de orgasmo dependen de otros factores neurológicos que el implante no modifica directamente. Algunos pacientes tienen expectativas poco realistas sobre aumento de tamaño, cambio en sensación o «mejora» más allá de simplemente restaurar la función eréctil, y estas concepciones erróneas deben abordarse honestamente antes del procedimiento.
La evaluación de la salud de la relación de pareja es otro componente importante de la consulta inicial. Los mejores resultados se obtienen cuando la pareja está involucrada en el proceso de decisión, comprende el procedimiento y apoya al paciente. El urólogo frecuentemente sugiere que la pareja asista a consultas subsecuentes para recibir educación conjunta sobre el dispositivo, su funcionamiento y las expectativas realistas sobre el retorno a la actividad sexual. En algunos casos, cuando hay problemas relacionales subyacentes significativos, conflictos no resueltos o falta de comunicación sexual, el médico puede recomendar terapia sexual de pareja antes o en conjunto con el procedimiento quirúrgico.
El examen físico urológico es la segunda parte esencial de esta primera consulta. El urólogo realizará una evaluación física detallada del paciente comenzando con una inspección visual completa del área genital. Se examina cuidadosamente la anatomía peneana prestando particular atención al tamaño en estado flácido, la presencia de cualquier curvatura anormal, cicatrices de cirugías previas, o signos de enfermedad de Peyronie como placas fibrosas palpables en la túnica albugínea. La enfermedad de Peyronie, que causa fibrosis y curvatura peneana, es relativamente común en hombres mayores con disfunción eréctil y puede requerir técnicas quirúrgicas adicionales durante la colocación del implante, como incisiones relajantes o injertos para corregir deformidades severas.
La evaluación de la sensibilidad genital mediante pruebas táctiles simples ayuda a identificar cualquier neuropatía que pudiera afectar la función sexual postoperatoria o aumentar el riesgo de erosión del dispositivo en pacientes con sensibilidad significativamente disminuida. El examen de los testículos y el epidídimo descarta masas, varicoceles u otras patologías que pudieran requerir atención. El tacto rectal prostático es generalmente realizado en hombres mayores de 45-50 años para evaluar el tamaño prostático, descartar nódulos sospechosos de malignidad, y en pacientes con antecedentes de cáncer prostático, evaluar si hay recurrencia palpable.
La evaluación vascular periférica mediante palpación de pulsos femorales, poplíteos y pedios proporciona información sobre el estado general de la circulación arterial del paciente, lo cual tiene implicaciones tanto para la causa de la disfunción eréctil como para la cicatrización postoperatoria. La presencia de cicatrices previas en abdomen inferior, ingle o área genital es cuidadosamente documentada, ya que estas pueden indicar adherencias subyacentes o anatomía alterada que influirá en la planificación del abordaje quirúrgico.
Algunos urólogos también incluyen o refieren al paciente para una breve evaluación psicosexual, especialmente si detectan señales de depresión significativa, ansiedad severa respecto al procedimiento, o dudas importantes sobre si proceder. Esta evaluación puede ayudar a identificar pacientes que podrían beneficiarse de apoyo psicológico adicional antes o después de la cirugía, o en casos raros, pacientes con expectativas tan poco realistas o problemas psicológicos tan severos que la cirugía probablemente no resultaría en satisfacción, independientemente del éxito técnico del procedimiento.
Estudios Diagnósticos y Evaluación Complementaria
Después de la consulta inicial, y habiendo determinado que el paciente es potencialmente un buen candidato para el implante peneano, se solicita una serie de estudios diagnósticos que generalmente se completan durante las siguientes dos a tres semanas. Estos estudios cumplen múltiples propósitos: confirmar que el paciente está médicamente apto para someterse a anestesia y cirugía, identificar cualquier condición que requiera optimización antes del procedimiento, establecer valores basales de laboratorio que servirán como referencia si surge algún problema postoperatorio, y en algunos casos, proporcionar documentación para las compañías de seguros sobre la severidad de la condición y la necesidad médica del procedimiento.
Los análisis de laboratorio básicos incluyen un hemograma completo que evalúa los niveles de glóbulos rojos, blancos y plaquetas. La anemia significativa detectada en esta prueba podría requerir corrección antes de la cirugía, ya que la pérdida de sangre adicional durante el procedimiento podría resultar en niveles peligrosamente bajos. Los niveles bajos de plaquetas o alteraciones en los glóbulos blancos también necesitarían evaluación e investigación adicional antes de proceder. La química sanguínea evalúa la función renal mediante creatinina y nitrógeno ureico, importantes porque algunos antibióticos utilizados durante y después de la cirugía requieren ajuste de dosis en pacientes con función renal disminuida. Los niveles de glucosa en ayunas o hemoglobina glicosilada (HbA1c) son particularmente importantes en pacientes diabéticos, ya que el control glucémico deficiente aumenta significativamente el riesgo de infección postoperatoria y problemas de cicatrización. Muchos cirujanos insisten en que la HbA1c esté por debajo de 8% antes de proceder con cirugía electiva.
El perfil hormonal, aunque no siempre ordenado rutinariamente, puede incluir medición de testosterona total y libre, especialmente en pacientes más jóvenes o cuando hay sospecha de hipogonadismo. Niveles muy bajos de testosterona pueden contribuir a libido disminuida, y aunque el implante resolverá la disfunción mecánica eréctil, la falta de deseo sexual por testosterona baja puede resultar en uso infrecuente del dispositivo y satisfacción subóptima. En estos casos, la terapia de reemplazo hormonal puede iniciarse antes o después de la cirugía. La medición del antígeno prostático específico (PSA) es generalmente realizada en hombres mayores de 50 años como screening de rutina para cáncer prostático, y niveles elevados requerirían evaluación adicional antes de proceder con el implante.
Los estudios de coagulación incluyendo tiempo de protrombina (INR) y tiempo parcial de tromboplastina son esenciales, especialmente en pacientes que toman anticoagulantes. Valores anormales necesitan ser normalizados antes de la cirugía para minimizar el riesgo de hematoma postoperatorio significativo. En algunos protocolos institucionales o cuando existe riesgo aumentado de infección, se solicitan serologías para VIH y hepatitis B y C, aunque esta práctica no es universal.
La evaluación cardiovascular es otro componente crítico de la preparación preoperatoria. Un electrocardiograma (ECG) es prácticamente obligatorio en todos los hombres mayores de 45-50 años y en pacientes más jóvenes con factores de riesgo cardiovascular conocidos. Este estudio simple y no invasivo detecta arritmias, evidencia de infartos previos, trastornos de conducción o anormalidades del ritmo que pudieran aumentar el riesgo anestésico. Anormalidades significativas en el ECG pueden resultar en la solicitud de estudios adicionales como un ecocardiograma para evaluar la función de bombeo del corazón, o una prueba de esfuerzo para evaluar la reserva cardiovascular del paciente.
En pacientes con antecedentes de enfermedad coronaria, infartos previos, insuficiencia cardíaca o arritmias significativas, generalmente se solicita una consulta formal con un cardiólogo antes de proceder. El cardiólogo realizará una evaluación de riesgo cardiovascular perioperatorio y puede recomendar optimización de medicamentos, estudios adicionales, o en casos raros, procedimientos cardiovasculares antes de la cirugía de implante. Aunque la cirugía de implante peneano es considerada de bajo riesgo cardiovascular comparada con cirugías mayores abdominales o torácicas, el estrés fisiológico de cualquier anestesia general y procedimiento quirúrgico puede precipitar eventos cardiovasculares en pacientes vulnerables.
Estudios especializados adicionales pueden ser necesarios dependiendo de la situación clínica individual del paciente. El ultrasonido Doppler peneano con inyección de agente vasoactivo (test de inyección intracavernosa con Doppler) puede realizarse cuando hay incertidumbre diagnóstica sobre la causa de la disfunción eréctil o cuando el médico quiere confirmar objetivamente que existe un problema vascular irreversible que no responderá a tratamientos conservadores. Este estudio evalúa el flujo sanguíneo arterial hacia el pene y el drenaje venoso desde el mismo, identificando si el problema es predominantemente arterial (flujo insuficiente de sangre), venoso (fuga o drenaje excesivo), o mixto.
La resonancia magnética pélvica es ocasionalmente solicitada cuando se sospecha anatomía anormal, fibrosis extensa de causa poco clara, o cuando ha habido cirugías pélvicas complejas previas que pudieran haber alterado significativamente la anatomía. Este estudio proporciona imágenes detalladas de los tejidos blandos y puede ayudar al cirujano a planificar el abordaje quirúrgico óptimo. La cavernosografía, un estudio radiológico invasivo que involucra inyección de contraste directamente en los cuerpos cavernosos, es raramente utilizada en la era moderna pero puede ser considerada en casos muy específicos para evaluar la anatomía cavernosa o identificar fugas venosas.
Un cultivo de orina es absolutamente crítico y debe ser negativo antes de proceder con la cirugía. La presencia de bacterias en la orina, incluso si el paciente está asintomático, aumenta dramáticamente el riesgo de que estas bacterias colonicen el implante durante o inmediatamente después de la cirugía, resultando en infección protésica. Si el cultivo es positivo, el paciente debe recibir tratamiento antibiótico apropiado y el cultivo debe repetirse para confirmar erradicación completa de la infección antes de programar la cirugía. En pacientes con historial de infecciones urinarias recurrentes, puede ser apropiado solicitar evaluación urológica adicional para identificar y tratar cualquier fuente subyacente de infección como cálculos renales, obstrucción prostática o residuo postmiccional elevado.
Artículos relacionados: Cuánto Cuesta una Prótesis de Pene? Comparación Internacional
Segunda Consulta: Planificación Quirúrgica Detallada
Una vez que todos los estudios diagnósticos están completos y han sido revisados, el paciente regresa para una segunda consulta, generalmente dos a tres semanas después de la primera. Esta consulta, que típicamente ocurre aproximadamente una semana antes de la fecha de cirugía programada, es crucial para la planificación quirúrgica específica, la educación final del paciente, y la obtención del consentimiento informado formal.
El urólogo comienza revisando sistemáticamente todos los resultados de los estudios diagnósticos con el paciente, explicando cualquier hallazgo anormal y cómo estos podrían afectar la cirugía o la recuperación. Si todos los estudios son normales o muestran solo anormalidades menores que no contraindicarían la cirugía, el médico confirma que el paciente continúa siendo un excelente candidato para el procedimiento. Si se identificaron problemas que requieren atención, como control glucémico deficiente en un diabético, anemia significativa, o anormalidades cardíacas que necesitan evaluación adicional, se discuten los pasos necesarios para optimizar estas condiciones antes de proceder.
La selección específica del tipo de prótesis es frecuentemente el tema central de esta consulta. Aunque el tipo de implante puede haber sido discutido preliminarmente en la primera consulta, es en este momento cuando se toma la decisión final. El urólogo revisará nuevamente las ventajas y desventajas de cada opción disponible. Las prótesis inflables de tres componentes, consideradas el «estándar de oro», ofrecen la función más natural con erecciones que se sienten y lucen más como erecciones normales, y un estado flácido que es significativamente más natural que las alternativas. Sin embargo, estos dispositivos son mecánicamente más complejos, lo que significa una cirugía ligeramente más larga, un riesgo marginalmente mayor de fallo mecánico a lo largo de los años, y requieren que el paciente tenga suficiente destreza manual para operar la bomba escrotal.
Las prótesis inflables de dos componentes representan un punto intermedio razonable, ofreciendo muchas de las ventajas de los sistemas de tres componentes pero con menor complejidad mecánica, lo que puede traducirse en mayor durabilidad a largo plazo y un procedimiento quirúrgico algo más simple. La principal desventaja es que la rigidez máxima alcanzada puede ser ligeramente menor que con los sistemas de tres componentes, y la bomba escrotal es más grande y potencialmente más palpable. Las prótesis maleables o semirrígidas son la opción más simple tanto quirúrgicamente como en términos de uso diario, prácticamente eliminando el riesgo de fallo mecánico, pero con la desventaja significativa de que el pene mantiene una semi-rigidez constante que puede ser cosméticamente menos aceptable y potencialmente notable bajo ropa ajustada.
La decisión del tipo de prótesis considera múltiples factores individualizados. En pacientes con destreza manual limitada debido a artritis severa, enfermedad de Parkinson, accidente cerebrovascular previo o lesión de médula espinal que afecte la función de las manos, una prótesis maleable puede ser más práctica que un sistema inflable que el paciente tendría dificultad operando. En pacientes con anatomía pélvica complicada debido a cirugías extensas previas, radiación pélvica, o condiciones que hacen difícil o riesgoso el acceso al espacio retropúbico, un sistema de dos componentes o maleable puede ser preferible para evitar la colocación del reservorio abdominal. En pacientes jóvenes, activos sexualmente frecuentes, sin limitaciones manuales y con anatomía normal, el sistema de tres componentes generalmente ofrece los mejores resultados en términos de satisfacción a largo plazo.
Además del tipo general de prótesis, se discute la selección específica de marca y modelo. Las dos marcas principales que dominan el mercado global son AMS (American Medical Systems, ahora parte de Boston Scientific) y Coloplast. Dentro de cada marca existen múltiples modelos con características específicas. La serie AMS 700 incluye el modelo LGX que ofrece máxima expansión tanto en longitud como en grosor, ideal para pacientes que buscan optimizar el tamaño; el modelo CX que es el estándar con buen equilibrio de expansión; y el modelo CXR diseñado para anatomía de longitud más reducida. El Coloplast Titan es particularmente reconocido en la literatura médica por su durabilidad excepcional y resistencia al doblamiento repetido, con estudios que muestran tasas de supervivencia del dispositivo ligeramente superiores a largo plazo.
Una característica importante que se discute es el recubrimiento antibiótico de los dispositivos. Tanto AMS como Coloplast ofrecen implantes con recubrimientos antibióticos propietarios (InhibiZone de AMS y Resist de Coloplast) que liberan gradualmente antibióticos en los tejidos circundantes durante las primeras semanas post-implantación, reduciendo significativamente las tasas de infección en múltiples estudios clínicos. Aunque estos dispositivos con recubrimiento antibiótico son ligeramente más costosos que las versiones estándar, la mayoría de los cirujanos prefieren utilizarlos debido a la ventaja sustancial que ofrecen en prevención de la complicación más devastadora del procedimiento: la infección del implante.
Durante esta consulta, el cirujano puede realizar mediciones más detalladas del pene para ayudar a estimar el tamaño apropiado de los cilindros. Sin embargo, estas mediciones externas son aproximadas, ya que la selección definitiva del tamaño se realiza intraoperatoriamente una vez que los cuerpos cavernosos han sido dilatados y medidos directamente desde dentro. Es importante que el paciente comprenda que el implante no «alarga» el pene más allá de su longitud funcional natural, y que en algunos casos, especialmente en pacientes con fibrosis cavernosa significativa debido a años de disfunción eréctil, diabetes o enfermedad de Peyronie, puede haber una pérdida modesta de longitud funcional (típicamente 0.5 a 2 centímetros). Esta posible pérdida de longitud es un punto importante que debe discutirse honestamente para establecer expectativas realistas.
El consentimiento informado formal es un proceso extenso que va mucho más allá de simplemente firmar un documento. El urólogo dedica tiempo considerable a explicar detalladamente el procedimiento quirúrgico específico que se realizará, incluyendo el tipo de anestesia, la ubicación y tamaño aproximado de las incisiones, los pasos principales de la cirugía, y la duración esperada del procedimiento. Se discuten exhaustivamente los beneficios esperados, enfatizando que el implante proporcionará erecciones mecánicas confiables suficientemente rígidas para penetración vaginal, pero explicando también que el dispositivo no afecta la libido, la sensibilidad, la capacidad de orgasmo o la eyaculación, las cuales dependen de otros sistemas neurológicos y hormonales.
La discusión de riesgos y complicaciones posibles es particularmente importante y debe ser completa y honesta. La infección del implante, aunque relativamente rara con tasas del 1-3% en manos experimentadas utilizando técnicas modernas y dispositivos con recubrimiento antibiótico, es la complicación más seria ya que generalmente requiere remoción del dispositivo. Se explica al paciente cómo se manifiesta típicamente una infección (fiebre persistente, enrojecimiento, calor, secreción de la herida, dolor que empeora en lugar de mejorar), y qué se haría si ocurriera (antibióticos agresivos inicialmente, y si no responde, remoción del implante con posibilidad de reemplazo 3-6 meses después una vez que la infección se ha resuelto completamente).
El mal funcionamiento mecánico del dispositivo es otra complicación que debe discutirse abiertamente. Aunque los implantes modernos son notablemente duraderos, con tasas de supervivencia mecánica del 85-90% a los 10 años, eventualmente pueden fallar debido a fugas de líquido, desconexión de tubos, fallo de la bomba o válvula, o ruptura de un cilindro. El paciente necesita comprender que si ocurre un fallo mecánico, se requerirá una cirugía de revisión para reemplazar los componentes defectuosos o todo el sistema, dependiendo de dónde esté el problema. La erosión del dispositivo a través de la piel o uretra es rara (menos del 1% de los casos) pero puede ocurrir, especialmente en pacientes con sensibilidad disminuida que no detectan áreas de presión excesiva. La migración de componentes, particularmente de la bomba escrotal que puede moverse hacia arriba en el canal inguinal o hacia abajo en el fondo del escroto, ocasionalmente requiere reposicionamiento quirúrgico.
Otras complicaciones menos serias pero más comunes incluyen hematomas o seromas (acumulaciones de sangre o líquido) que generalmente se reabsorben espontáneamente pero raramente pueden requerir drenaje, dolor postoperatorio persistente más allá de lo esperado que necesita evaluación para descartar otras causas, y la posibilidad de acortamiento peneano percibido que puede decepcionar a algunos pacientes. Se discute también que aunque el procedimiento es técnicamente reversible (el implante puede ser removido), la remoción deja los cuerpos cavernosos con tejido cicatricial y sin función, por lo que el paciente quedaría con disfunción eréctil completa y permanente sin posibilidad de respuesta a tratamientos médicos, haciendo el procedimiento efectivamente irreversible en términos prácticos.
Las alternativas disponibles se revisan nuevamente, aunque para la mayoría de los pacientes que llegan a considerar seriamente un implante, las alternativas ya han sido intentadas y fallaron. Estas incluyen medicamentos orales de dosis más altas o diferentes, inyecciones intracavernosas que el paciente realiza en casa antes de cada actividad sexual, dispositivos de vacío que utilizan presión negativa para crear erecciones temporales, y en casos selectos, cirugía vascular para bypass arterial o ligadura de venas con fugas. En pacientes cuya disfunción eréctil tiene un componente psicológico significativo, se menciona la terapia psicosexual como una alternativa o complemento, aunque es poco probable que resuelva completamente problemas cuando hay un componente orgánico severo.
Las instrucciones preoperatorias específicas se entregan al paciente tanto verbalmente como por escrito, para asegurar comprensión completa y cumplimiento. Se proporciona una lista detallada de medicamentos que deben suspenderse temporalmente y cuándo hacerlo. La aspirina y medicamentos antiinflamatorios no esteroideos como ibuprofeno generalmente se suspenden 7-10 días antes de la cirugía debido a su efecto antiagregante plaquetario. Los anticoagulantes como warfarina se suspenden típicamente 5 días antes de la cirugía, aunque esto debe coordinarse estrechamente con el cardiólogo que prescribió el medicamento, y algunos pacientes de muy alto riesgo trombótico pueden necesitar «puenteo» con heparina de bajo peso molecular durante el período de suspensión de warfarina.
Los medicamentos para diabetes requieren ajustes específicos que varían según el tipo de medicación. La metformina generalmente se suspende 24-48 horas antes debido al riesgo (aunque pequeño) de acidosis láctica en el contexto perioperatorio. Los pacientes en insulina recibirán instrucciones específicas sobre cómo ajustar sus dosis en los días previos y el día de la cirugía, típicamente usando solo insulina de acción rápida la mañana de la cirugía si la glucosa está elevada. Se enfatiza la importancia de continuar medicamentos críticos como antihipertensivos, medicamentos cardíacos, y medicamentos tiroideos, generalmente tomándolos la mañana de la cirugía con un pequeño sorbo de agua.
Las instrucciones sobre el ayuno preoperatorio son claras y deben seguirse estrictamente para minimizar el riesgo de aspiración durante la anestesia. Típicamente se instruye al paciente a no consumir alimentos sólidos después de la medianoche la noche anterior a la cirugía, aunque líquidos claros pueden permitirse hasta 2-4 horas antes del procedimiento según el protocolo específico del anestesiólogo. Se proporcionan instrucciones sobre la ducha con jabón antiséptico especial (clorhexidina) que el paciente debe realizar la noche anterior y la mañana de la cirugía para reducir significativamente la carga bacteriana en la piel.
La preparación intestinal, que incluye un enema evacuante, puede ser prescrita en algunos protocolos, especialmente cuando se anticipa un abordaje penoescrotal, para reducir el riesgo de contaminación fecal si hay manipulación cerca del recto. La depilación del área genital y púbica es usualmente realizada en el hospital por personal de enfermería el día de la cirugía utilizando máquinas eléctricas o cremas depilatorias en lugar de rasurado con cuchilla, ya que el rasurado puede crear micro-abrasiones en la piel que aumentan el riesgo de infección, mientras que la depilación con máquina eléctrica corta el vello sin romper la barrera cutánea.
Finalmente, se discuten arreglos logísticos importantes como la necesidad de que el paciente tenga un adulto responsable que lo acompañe el día de la cirugía, lo lleve a casa después del alta, y permanezca con él al menos las primeras 24 horas post-alta debido a los efectos residuales de la anestesia. Se revisa el tiempo esperado de ausencia del trabajo, que varía según la naturaleza del empleo, típicamente siendo 1-2 semanas para trabajos sedentarios y 3-4 semanas para trabajos que involucran esfuerzo físico significativo. El paciente recibe números telefónicos de contacto directo con el cirujano y su equipo para cualquier pregunta o inquietud que surja en los días previos a la cirugía.
Fase 2: Preparación Inmediata Pre-Cirugía
Los días y horas inmediatamente previas a la cirugía son un período de preparación final tanto física como mental que puede influir significativamente en los resultados del procedimiento y la experiencia general del paciente.
El Día Anterior a la Cirugía
El día previo al procedimiento el paciente debe enfocarse en optimizar su estado físico y preparar su entorno doméstico para la recuperación postoperatoria. La ducha con jabón antiséptico especial es uno de los pasos más importantes en la prevención de infección quirúrgica. El paciente debe ducharse meticulosamente la noche anterior a la cirugía utilizando el jabón de clorhexidina o povidona yodada proporcionado por la clínica, prestando particular atención a limpiar exhaustivamente el área genital, ingle, abdomen inferior, muslos internos y glúteos. El jabón debe permanecer en contacto con la piel durante al menos 2-3 minutos antes de enjuagar para permitir su acción antimicrobiana óptima. Este proceso se repetirá nuevamente la mañana de la cirugía.
La dieta del día anterior debe ser ligera y fácil de digerir, evitando comidas pesadas, grasosas o muy condimentadas que puedan causar malestar gastrointestinal. El alcohol debe evitarse completamente ya que puede interactuar con los medicamentos anestésicos y aumentar el riesgo de sangrado. La hidratación adecuada es importante, y el paciente debe beber abundante agua durante el día para asegurar que esté bien hidratado antes del período de ayuno, lo cual facilitará la colocación de la vía intravenosa y mejorará la tolerancia anestésica.
El descanso adecuado es crucial para que el cuerpo esté en las mejores condiciones posibles para manejar el estrés quirúrgico. El paciente debe intentar dormir bien, y si la ansiedad está interfiriendo con el sueño, puede solicitar al médico una ayuda temporal para dormir. Una noche de sueño reparador ayuda al sistema inmunológico a funcionar óptimamente y mejora la capacidad del cuerpo para cicatrizar después de la cirugía.
La preparación mental implica revisar las instrucciones postoperatorias que se han proporcionado, visualizar mentalmente el proceso de recuperación, y recordar las razones por las cuales se decidió proceder con la cirugía. Muchos pacientes encuentran útil hablar con su pareja sobre sus esperanzas y cualquier preocupación residual, fortaleciendo el apoyo mutuo que será importante durante la recuperación.
Preparar el entorno doméstico para el regreso del hospital facilita significativamente la recuperación. El paciente debe asegurar que tiene ropa cómoda y holgada disponible, particularmente pantalones deportivos o pijamas con cintura elástica que no ejerzan presión sobre el área genital. Es útil preparar un área de descanso cómoda con almohadas adicionales que permitan elevar las piernas y mantener el escroto elevado cuando esté recostado. Tener bolsas de hielo o compresas frías disponibles en el congelador será importante para el manejo de la hinchazón en los primeros días. Abastecerse de alimentos fáciles de preparar, bebidas, y cualquier suministro que pueda necesitar durante la primera semana cuando su movilidad y energía estarán limitadas es también recomendable.
Las confirmaciones finales incluyen verificar la hora exacta a la que debe presentarse en el hospital, generalmente 2-3 horas antes de la hora programada de cirugía para permitir tiempo adecuado para todos los procesos de admisión y preparación. El paciente debe confirmar que tiene un acompañante adulto disponible para llevarlo a casa y permanecer con él, y debe tener sus documentos de identificación, tarjetas de seguro, y cualquier pago o documentación administrativa requerida organizada y lista.
Es importante que el paciente se monitoree para cualquier síntoma de enfermedad que pudiera requerir posponer la cirugía. El desarrollo de fiebre, síntomas respiratorios como tos o congestión, síntomas gastrointestinales significativos como diarrea, o síntomas urinarios como ardor o frecuencia aumentada debe reportarse inmediatamente al cirujano, ya que cualquier infección activa aumentaría significativamente el riesgo de complicaciones y típicamente resultaría en el diferimiento del procedimiento hasta que la infección se resuelva completamente.
El Día de la Cirugía: Llegada y Preparación
El día de la cirugía comienza temprano para la mayoría de los pacientes. Después de ducharse nuevamente con el jabón antiséptico y permitir que la piel se seque al aire para maximizar el efecto antibacteriano, el paciente debe vestirse con ropa limpia y cómoda. No debe aplicar lociones, perfumes, desodorantes o productos cosméticos, ya que estos pueden interferir con las soluciones antisépticas que se aplicarán en el hospital y algunos productos pueden ser inflamables con el equipo de cauterización eléctrica utilizado durante la cirugía.
El paciente debe tomar solo los medicamentos específicamente autorizados por el cirujano con un pequeño sorbo de agua. Típicamente esto incluye medicamentos antihipertensivos, cardíacos, y tiroideos, mientras que medicamentos para diabetes, anticoagulantes, y la mayoría de los otros medicamentos se omiten en la mañana de la cirugía. No debe consumir ningún alimento y generalmente ningún líquido después de la hora de corte establecida por el anestesiólogo.
Al llegar al hospital o centro quirúrgico, el paciente y su acompañante se presentan en el área de admisión donde comienza el proceso formal de ingreso. El personal administrativo verificará la identidad del paciente mediante dos identificadores independientes (típicamente nombre completo y fecha de nacimiento), confirmará que el procedimiento programado es correcto, y verificará la cobertura de seguro o completará los procedimientos de pago según sea aplicable. El paciente firmará los documentos administrativos finales y recibirá una pulsera de identificación que permanecerá colocada durante toda la estancia hospitalaria.
Después de la admisión administrativa, el paciente es conducido al área de preparación preoperatoria, generalmente un área con múltiples camas o bahías separadas por cortinas donde varios pacientes se preparan simultáneamente para diferentes cirugías. Se le indica al paciente que se cambie completamente, removiendo toda la ropa incluyendo ropa interior y calcetines, y colocándose una bata hospitalaria. Todas las joyas, incluyendo anillos de matrimonio, relojes, collares, aretes o piercings deben removerse. Los lentes de contacto, dentaduras removibles, audífonos y cualquier otro dispositivo extraíble también deben quitarse y entregarse al acompañante o guardarse de manera segura. El paciente puede ir al baño para vaciar su vejiga una última vez antes de que comience la preparación formal.
Una enfermera preoperatoria se presenta y comienza el proceso de preparación médica. Primero toma los signos vitales del paciente incluyendo presión arterial, pulso, temperatura y saturación de oxígeno, registrando estos valores basales en el expediente médico. Luego procede a colocar una vía intravenosa, generalmente en el dorso de la mano o el antebrazo. Algunos pacientes con venas difíciles pueden requerir múltiples intentos o colocación en ubicaciones alternativas. La línea intravenosa permite la administración de líquidos para mantener la hidratación, así como medicamentos incluyendo antibióticos, anestésicos, analgésicos y cualquier otra medicación necesaria durante y después del procedimiento.
La enfermera realiza entonces una entrevista de verificación completa, revisando la historia médica del paciente, alergias medicamentosas (particularmente importantes son las alergias a antibióticos ya que estos se administrarán durante la cirugía), los medicamentos habituales del paciente y cuáles fueron suspendidos versus continuados, la última vez que el paciente comió o bebió algo, y cualquier condición médica especial o inquietud. Esta información se compara con los registros existentes para identificar cualquier discrepancia que requiera clarificación. La enfermera también confirma que el paciente comprende el procedimiento que va a realizarse y responde cualquier pregunta de último minuto que el paciente pueda tener.
En este momento, si el área genital no fue depilada previamente, la enfermera o un técnico realizará la depilación utilizando una máquina eléctrica cortadora. El área depilada típicamente incluye todo el vello púbico, el vello del pene y escroto, y frecuentemente se extiende al abdomen inferior y muslos internos superiores. Aunque puede ser un momento incómodo, este paso es crucial para minimizar el riesgo de infección quirúrgica. Después de la depilación, el área se limpia con solución antiséptica, aunque la limpieza antiséptica exhaustiva final se realizará en el quirófano después de que el paciente esté anestesiado.
A continuación, el equipo médico comienza a visitarlo progresivamente. El anestesiólogo o enfermera anestesista llega para realizar su propia evaluación pre-anestésica. Aunque el paciente probablemente fue evaluado por el servicio de anestesia días o semanas antes, esta visita preoperatoria inmediata permite al anestesiólogo confirmar que nada ha cambiado desde esa evaluación, revisar los planes anestésicos específicos, y establecer una relación con el paciente. El anestesiólogo explicará el tipo de anestesia que se utilizará, típicamente anestesia general para este procedimiento aunque en algunos casos anestesia raquídea (espinal) puede ser una opción.
Con anestesia general, el anestesiólogo explica que el paciente será completamente inconsciente y no tendrá memoria ni sensación de la cirugía. Describe brevemente el proceso de inducción, explicando que el paciente respirará oxígeno a través de una mascarilla y luego medicamentos serán administrados por la vía intravenosa que harán que se duerma en segundos. Una vez dormido, un tubo respiratorio será colocado en la tráquea para asistir la respiración durante la cirugía, aunque el paciente no tendrá conciencia de esto. Al final del procedimiento, los medicamentos anestésicos serán suspendidos, el tubo respiratorio será removido una vez que el paciente esté comenzando a despertar, y el paciente será transferido a la sala de recuperación donde despertará gradualmente bajo monitoreo cercano.
Si se considera anestesia raquídea, el anestesiólogo explica que con esta técnica el paciente estará despierto pero toda la mitad inferior del cuerpo estará completamente adormecida sin sensación de dolor. Una inyección en la espalda baja bloqueará temporalmente los nervios que llevan sensación desde el abdomen inferior, área genital y piernas. Aunque el paciente puede sentir algo de presión o sensación de que «están haciendo algo» durante la cirugía, no debe haber dolor. Muchos pacientes reciben también sedación intravenosa suave durante anestesia raquídea para que estén muy relajados o ligeramente somnolientos durante el procedimiento, aunque técnicamente despiertos. El anestesiólogo preguntará sobre preferencias del paciente si ambas opciones son médicamente apropiadas.
El anestesiólogo también discute el plan para el manejo del dolor postoperatorio, explicando que además de los anestésicos utilizados durante la cirugía, se administrarán medicamentos para controlar el dolor después del procedimiento. Estos típicamente incluyen una combinación de opioides para el dolor moderado a severo inicial y medicamentos no opioides como ketorolaco (un antiinflamatorio potente) o acetaminofén intravenoso. Algunos anestesiólogos ofrecen bloqueó de nervios regionales adicionales, como un bloqueo del nervio pudendo o bloqueo de la raíz del pene con anestésico local de larga duración, para proporcionar analgesia adicional específica del área quirúrgica que puede durar hasta 12-24 horas después del procedimiento.
El paciente tiene la oportunidad de hacer cualquier pregunta sobre la anestesia, expresar preocupaciones específicas, y discutir cualquier experiencia previa con anestesia que pueda informar el plan actual. Si el paciente tiene historial de náuseas severas después de anestesias previas, el anestesiólogo puede prescribir profilácticamente medicamentos antieméticos para minimizar este problema. Una vez que todas las preguntas son respondidas, el anestesiólogo regresa a preparar la sala de operaciones mientras el paciente continúa esperando.
Poco antes de la hora programada de la cirugía, el cirujano urólogo viene a ver al paciente. Esta visita final sirve múltiples propósitos. El cirujano confirma que el paciente está listo, tanto física como mentalmente, para proceder. Responde cualquier pregunta de último minuto y proporciona palabras finales de tranquilidad. En algunos hospitales, el cirujano marca el sitio quirúrgico con un marcador indeleble, aunque dado que la cirugía de implante peneano no involucra selección de lado (a diferencia de, digamos, una cirugía en la rodilla derecha versus izquierda), este paso puede omitirse o limitarse a un simple marcaje de referencia. El cirujano también confirma el tipo específico y modelo de prótesis que se utilizará, verificando nuevamente que esto coincide con lo que se discutió y documentó previamente.
Con todos los preparativos completos, comienza la etapa final de espera antes de entrar al quirófano. Este puede ser un momento de considerable ansiedad para muchos pacientes, y el personal de enfermería está entrenado para proporcionar apoyo y tranquilidad. El acompañante del paciente generalmente puede permanecer en el área preoperatoria hasta el momento en que el paciente sea llevado al quirófano. En algunos centros quirúrgicos, se administra una premedicación ansiolítica suave como midazolam 15-30 minutos antes de la cirugía para ayudar a calmar la ansiedad, crear una sensación de relajación, y también proporcionar amnesia de modo que muchos pacientes no recuerdan claramente el proceso de ser trasladados al quirófano.
Cuando llega el momento, el equipo quirúrgico viene a buscar al paciente. Se despide brevemente de su acompañante, quien es dirigido a la sala de espera donde permanecerá durante el procedimiento. El cirujano o personal del hospital mantendrá informado al acompañante sobre el progreso de la cirugía y vendrá a hablar con ellos una vez que el procedimiento esté completo. El paciente es trasladado en su camilla a través de los pasillos del hospital hasta el área de quirófanos, un viaje que puede sentirse algo surreal, especialmente si se administró medicación ansiolítica. Las puertas automáticas del quirófano se abren, y el paciente entra en un ambiente completamente diferente: brillante, frío, lleno de equipamiento médico sofisticado, y con el personal quirúrgico vistiendo uniformes estériles, gorros y mascarillas.
Artículos relacionados: Prótesis de Pene en Turquía: Guía Completa 2025
Fase 3: El Procedimiento Quirúrgico Detallado
El procedimiento en sí, desde la entrada al quirófano hasta el cierre de las últimas suturas, típicamente toma entre 60 y 120 minutos, aunque puede extenderse en casos complejos con anatomía difícil, cirugías de revisión, o cuando se encuentran desafíos inesperados durante el procedimiento.
Anestesia y Preparación del Paciente
El paciente es recibido por el equipo quirúrgico completo, que típicamente incluye el cirujano urólogo principal, potencialmente un cirujano asistente o residente que ayudará durante el procedimiento, el anestesiólogo o enfermera anestesista que manejará la anestesia, una o dos enfermeras circulantes que se encargarán de tareas no estériles durante la cirugía, y una enfermera instrumentista o técnico quirúrgico estéril que manejará los instrumentos durante el procedimiento. Todos verifican brevemente la identidad del paciente y confirman el procedimiento a realizar, un protocolo de seguridad estándar conocido como «verificación de seguridad quirúrgica» que se realiza en cada cirugía.
El paciente es transferido de la camilla de transporte a la mesa quirúrgica, una superficie estrecha y firme que puede parecer incómoda inicialmente pero que está diseñada para proporcionar acceso óptimo al equipo quirúrgico y puede ajustarse en múltiples posiciones. El paciente se posiciona en posición supina, boca arriba, con los brazos generalmente extendidos hacia los lados en soportes especiales llamados «tablas de brazos» o, si el espacio es limitado, cuidadosamente acomodados a lo largo del cuerpo. Las piernas se colocan ligeramente separadas, en una posición que permita acceso cómodo al área genital sin causar tensión en las articulaciones de cadera o rodilla. Almohadillas de espuma o gel son colocadas en puntos de presión como los codos, talones y sacro para prevenir lesiones nerviosas o úlceras de presión durante el procedimiento.
Múltiples dispositivos de monitoreo son conectados al paciente. Parches adhesivos de electrocardiograma en el pecho permiten el monitoreo continuo del ritmo cardíaco y detectan cualquier arritmia que pudiera desarrollarse. Un brazalete de presión arterial automático en el brazo superior se infla periódicamente para medir la presión arterial a intervalos regulares. Un pequeño dispositivo de clip en un dedo mide continuamente la saturación de oxígeno en la sangre. Una sonda de temperatura puede colocarse en el recto, esófago o vejiga para monitorear la temperatura corporal central, ya que los pacientes frecuentemente pierden calor durante la cirugía debido a la temperatura fría del quirófano y la pérdida de los mecanismos normales de termorregulación bajo anestesia.
En este punto, si el paciente recibirá anestesia general, el proceso de inducción comienza. El anestesiólogo coloca una mascarilla de oxígeno sobre la nariz y boca del paciente, pidiendo que respire normalmente. El oxígeno al 100% proporcionado durante varios minutos antes de la inducción, llamado «preoxigenación», llena los pulmones con oxígeno y proporciona una reserva que permite unos minutos de apnea segura durante la intubación. Mientras el paciente respira el oxígeno, el anestesiólogo administra los medicamentos de inducción a través de la vía intravenosa. Típicamente esto incluye propofol, un medicamento de acción muy rápida que causa inconsciencia en 20-40 segundos, frecuentemente descrito por los pacientes como una sensación de ardor transitorio en el brazo mientras sube por la vena, seguido de sueño profundo casi instantáneo.
Simultáneamente o inmediatamente después se administra un medicamento opioide de acción rápida como fentanil para proporcionar analgesia, y un medicamento relajante muscular como rocuronio o vecuronio que paraliza temporalmente todos los músculos voluntarios del cuerpo, incluyendo los músculos respiratorios, facilitando la colocación del tubo endotraqueal. Una vez que el paciente está completamente inconsciente y los músculos están relajados, el anestesiólogo realiza la laringoscopía, utilizando un instrumento con una hoja curva y una luz brillante para visualizar las cuerdas vocales, e inserta un tubo endotraqueal de plástico flexible a través de la boca, entre las cuerdas vocales, y hacia la tráquea.
El tubo endotraqueal es entonces conectado a un ventilador mecánico que respirará por el paciente durante toda la cirugía, entregando una mezcla de oxígeno y gases anestésicos inhalados que mantienen la inconsciencia. El posicionamiento correcto del tubo es verificado auscultando ambos pulmones con un estetoscopio para confirmar que el aire está entrando bilateralmente, observando el movimiento del pecho, y mediante un dispositivo de capnografía que mide el dióxido de carbono en el aire exhalado. Una vez confirmado que el tubo está correctamente posicionado, se asegura con cinta adhesiva a la cara del paciente para prevenir cualquier desplazamiento durante la cirugía.
Con el paciente ahora completamente anestesiado y ventilado mecánicamente, se procede a la colocación de la sonda vesical. Una enfermera o el cirujano mismo realiza este procedimiento, limpiando primero el glande del pene con solución antiséptica, aplicando lubricante estéril abundante en el catéter de Foley, y insertando el catéter suavemente a través de la uretra hasta que penetra en la vejiga, lo cual se confirma cuando la orina comienza a drenar a través del catéter hacia una bolsa colectora. Un pequeño globo en la punta del catéter que se encuentra ahora dentro de la vejiga se infla con agua estéril, anclando el catéter en su lugar para prevenir que se deslice fuera inadvertidamente. La sonda vesical cumple múltiples funciones: mantiene la vejiga vacía y colapsada durante la cirugía lo cual mejora el acceso quirúrgico y reduce el riesgo de lesión inadvertida de la vejiga, permite el monitoreo de la producción de orina durante el procedimiento como un indicador de la función renal y el estado de hidratación, y elimina la necesidad de que el paciente orine voluntariamente en las primeras horas después de la cirugía cuando el movimiento puede ser incómodo.
Preparación del Campo Estéril
Con el paciente profundamente anestesiado y todos los sistemas de monitoreo y soporte en funcionamiento, el equipo quirúrgico procede a la preparación antiséptica del campo quirúrgico, un proceso crucial que establece un ambiente lo más libre de bacterias posible para minimizar el riesgo de infección. El área genital completa, el abdomen inferior desde el ombligo hacia abajo, y los muslos internos superiores son expuestos, mientras que el resto del cuerpo permanece cubierto con sábanas térmicas para prevenir hipotermia.
La preparación de la piel comienza con una limpieza mecánica inicial utilizando solución salina estéril y gasas para remover cualquier detritus, células muertas de la piel o contaminantes superficiales. Luego se aplica la solución antiséptica principal, generalmente povidona yodada al 10% o clorhexidina alcohólica al 2%, dependiendo de las preferencias del cirujano y las alergias del paciente. Estas soluciones tienen amplio espectro antimicrobiano y reducen dramáticamente la carga bacteriana en la piel. La aplicación se realiza meticulosamente utilizando aplicadores estériles en un patrón específico, comenzando en el centro del campo quirúrgico donde se realizará la incisión y moviéndose hacia afuera en círculos concéntricos, nunca regresando al centro con el mismo aplicador para evitar arrastrar bacterias de la periferia hacia el sitio quirúrgico.
El área se lava repetidamente, típicamente tres veces con la solución antiséptica, permitiendo que la solución permanezca en contacto con la piel durante varios minutos entre aplicaciones para maximizar la reducción bacteriana. Atención particular se presta a las áreas de pliegues cutáneos como la unión penoescrotal, el surco coronario del glande, el espacio debajo del escroto, y la región inguinal, ya que estas áreas naturalmente albergan mayores concentraciones de bacterias debido a la humedad, el calor y la fricción que crean ambientes favorables para el crecimiento bacteriano. El pene mismo puede levantarse y prepararse en todos sus lados, y el escroto se manipula para asegurar que todas las superficies estén completamente cubiertas con el antiséptico.
Después de la preparación antiséptica final, se permite que la solución se seque completamente en la piel, lo cual es importante tanto para maximizar el efecto antibacteriano como porque las soluciones basadas en alcohol son inflamables y representan un riesgo de incendio con el equipo de cauterización eléctrica si están húmedas. Una vez seca, el proceso de colocación de los campos quirúrgicos estériles comienza. Estos son grandes sábanas de material quirúrgico especial, generalmente de tela o un material sintético desechable, que cubren completamente al paciente excepto por una ventana pequeña que expone únicamente el campo quirúrgico específico donde se trabajará.
Los campos se colocan en una secuencia específica y de manera meticulosa para crear y mantener un campo estéril. El cirujano y el equipo estéril, ahora vistiendo batas quirúrgicas estériles sobre sus uniformes y guantes estériles en sus manos previamente lavadas mediante un proceso exhaustivo de lavado quirúrgico de manos, trabajan juntos para drapejar al paciente. Los campos usualmente incluyen una sábana debajo del paciente, campos laterales que cubren los lados, un campo grande sobre el cuerpo superior, y un campo fenestrado especial con un orificio que se posiciona de modo que el orificio expone el área genital mientras todo lo demás está cubierto. Los campos frecuentemente tienen una capa impermeable que previene que los fluidos atraviesen y contaminen áreas no estériles.
Muchos cirujanos utilizan campos adhesivos transparentes llamados «ioban» o drapeados con ioduro que se adhieren directamente a la piel en el borde del campo quirúrgico, proporcionando una barrera adicional contra la migración bacteriana desde áreas no preparadas hacia el sitio de incisión. Las incisiones se realizan entonces a través de este campo transparente adhesivo, que permanece adherido a la piel durante todo el procedimiento.
Con el campo completamente establecido, el equipo hace una pausa para el llamado «time out» o pausa de seguridad quirúrgica, un protocolo de seguridad estandarizado adoptado universalmente que requiere que todo el personal en el quirófano detenga lo que está haciendo momentáneamente y participe en una verificación verbal final antes de que se realice cualquier incisión. Durante este time out, todos en la habitación confirman verbalmente la identidad correcta del paciente típicamente usando dos identificadores independientes, confirman el procedimiento específico que se realizará, verifican que el sitio quirúrgico está correctamente preparado y marcado si es aplicable, confirman que el implante correcto está disponible verificando el modelo y tamaño específico, confirman que los antibióticos profilácticos se administraron dentro de los 60 minutos previos a la incisión, revisan cualquier alergia conocida, y discuten cualquier consideración especial o pasos críticos de la cirugía que requieren comunicación específica del equipo.
Solo después de que el time out se completa satisfactoriamente, con todos los miembros del equipo verbalizando su acuerdo y confirmación, el cirujano recibe autorización para comenzar el procedimiento. La enfermera instrumentista entrega el bisturí al cirujano, quien finalmente realiza la primera incisión.
Incisión y Acceso Quirúrgico Inicial
La decisión sobre la ubicación precisa y el tipo de incisión es tomada por el cirujano basándose en múltiples factores incluyendo la anatomía del paciente, la preferencia y experiencia del cirujano, el tipo de prótesis que se colocará, y cualquier consideración especial como cirugías previas o cicatrices existentes. Para la colocación de una prótesis inflable de tres componentes, que es el procedimiento más complejo y representativo, la incisión penoescrotal es la más comúnmente utilizada y será la que describiremos en detalle.
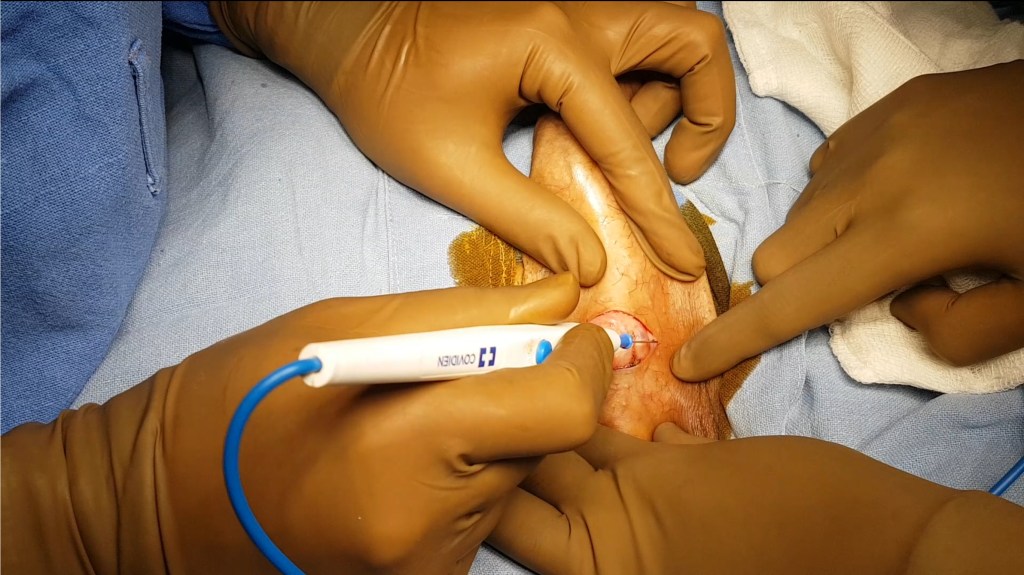
La incisión penoescrotal se realiza en el surco natural donde la base del pene se une al escroto, siguiendo esta línea natural por aproximadamente 3 a 5 centímetros. Esta ubicación ofrece múltiples ventajas: proporciona acceso directo tanto a los cuerpos cavernosos del pene como al escroto donde se colocará la bomba, la cicatriz resultante está oculta en un pliegue natural y es prácticamente invisible cuando sana, y la tensión sobre la incisión es mínima durante la cicatrización. El cirujano realiza la incisión decisivamente con el bisturí, cortando a través de la piel y el tejido subcutáneo inmediatamente debajo. Aunque para el observador casual puede parecer una acción simple, el cirujano está muy consciente de las estructuras anatómicas subyacentes y ajusta la profundidad y el ángulo del corte para evitar estructuras vasculares importantes, nervios, y la uretra que corre a lo largo de la parte inferior del pene.
A medida que la incisión progresa más profundamente, pequeños vasos sanguíneos son encontrados y sangran. El control meticuloso del sangrado es esencial durante toda la cirugía, no solo porque la pérdida excesiva de sangre puede requerir transfusión, sino porque la sangre acumulada en los tejidos forma hematomas que pueden aumentar significativamente el riesgo de infección y afectar negativamente la cicatrización. El cirujano y su asistente controlan el sangrado utilizando electrocauterización, una técnica en la cual electricidad de alta frecuencia aplicada a través de un instrumento especializado genera calor intenso localizado que coagula las proteínas sanguíneas y sella los vasos sanguíneos cortados. El cauterio hace un sonido sibilante característico y produce humo con un olor peculiar a medida que trabaja. Para vasos más grandes, el cirujano puede aplicar pinzas hemostáticas que comprimen el vaso, o puede ligar el vaso con suturas finas o clips quirúrgicos metálicos.
Con la incisión inicial completa y el sangrado controlado, el cirujano comienza la disección roma cuidadosa de los tejidos más profundos. «Disección roma» significa separar tejidos siguiendo sus planos naturales de separación usando instrumentos que estiran y separan más que cortan, minimizando el daño tisular. El cirujano utiliza sus dedos, pinzas especiales, tijeras de punta roma, o instrumentos diseñados específicamente para separación tisular para trabajar gradualmente más profundo, identificando y preservando estructuras importantes como el paquete neurovascular dorsal del pene que contiene los nervios y vasos sanguíneos principales que suministran al glande.
Eventualmente el cirujano alcanza la túnica albugínea, la fascia gruesa y densa de color blanco nacarado que envuelve a los cuerpos cavernosos como una vaina fuerte. La túnica albugínea es una estructura fascial extraordinariamente fuerte, compuesta de colágeno densamente empaquetado, que normalmente permite que los cuerpos cavernosos se expandan con sangre durante una erección mientras mantienen la rigidez estructural necesaria para la penetración. Visualizar claramente la túnica albugínea y exponer una longitud adecuada de esta estructura para crear incisiones controladas es un hito importante en el procedimiento.
Acceso a los Cuerpos Cavernosos
Con la túnica albugínea claramente visualizada y expuesta, el cirujano procede al siguiente paso crítico: crear incisiones en esta túnica para acceder al interior de los cuerpos cavernosos donde se colocarán los cilindros de la prótesis. El pene contiene dos cuerpos cavernosos, estructuras cilíndricas paralelas que corren a lo largo del pene. Durante una erección normal, estas estructuras se llenan de sangre bajo presión, expandiéndose y endureciéndose para crear la rigidez del pene.
El cirujano identifica cuidadosamente cada cuerpo cavernoso por palpación y visualmente. Utilizando un bisturí o cauterio eléctrico de punta fina, realiza una incisión longitudinal de aproximadamente 1 a 2 centímetros en la túnica albugínea de cada cuerpo cavernoso. La ubicación precisa de estas incisiones es estratégica: deben estar lo suficientemente anterior (cerca de la parte superior del pene) para facilitar el acceso, pero no tan anterior que interfieran con el paquete neurovascular dorsal. La longitud de las incisiones debe ser suficiente para permitir la inserción de los cilindros protésicos pero no innecesariamente grande, ya que incisiones más largas pueden asociarse con mayor sangrado y potencialmente con mayor riesgo de fuga alrededor del implante.
Una vez que las incisiones en la túnica albugínea están completas, se puede ver el tejido esponjoso rojizo del cuerpo cavernoso debajo. En un paciente con función eréctil normal, este tejido es esponjoso y vascular, pero en muchos pacientes con disfunción eréctil de larga data, especialmente aquellos con diabetes, enfermedad de Peyronie, o priapismo previo, el tejido cavernoso puede estar significativamente fibrosado, reemplazado en mayor o menor grado por tejido cicatricial denso que ya no se expande con sangre. Este hallazgo no impide la colocación del implante pero puede hacer el procedimiento técnicamente más desafiante.
La siguiente etapa, la dilatación de los cuerpos cavernosos, es probablemente la parte más técnicamente exigente y físicamente demandante de todo el procedimiento. El objetivo es crear un espacio dentro de cada cuerpo cavernoso que sea lo suficientemente largo y ancho para alojar cómodamente el cilindro protésico. Esto se logra utilizando una serie de instrumentos especializados llamados dilatadores, que son varillas metálicas de forma cilíndrica de diámetro progresivamente creciente, muy similares en concepto a los dilatadores utilizados en otras áreas de la medicina para expandir estructuras tubulares.
El cirujano comienza con el dilatador más pequeño, típicamente de 9-10 milímetros de diámetro, y lo inserta gentilmente a través de la incisión en la túnica albugínea dentro del cuerpo cavernoso. En tejido normal, el dilatador avanza relativamente fácilmente, pero en tejido fibroso, puede encontrar resistencia significativa. El cirujano trabaja el dilatador hacia adelante presionando firmemente pero controladamente, avanzando hacia el extremo distal del pene (hacia el glande), y luego también expandiendo hacia atrás en dirección proximal (hacia la base del pene y la raíz que se extiende profundamente en la pelvis). Este proceso requiere considerable fuerza física en casos de fibrosis severa, pero debe ser controlado ya que demasiada fuerza puede crear una falsa vía, perforando a través de la túnica albugínea hacia tejidos adyacentes, o puede lesionar la uretra que corre debajo de los cuerpos cavernosos.
Una vez que el dilatador inicial puede avanzarse completamente en toda la longitud prevista, se remueve y se reemplaza con el siguiente dilatador de tamaño, típicamente 1 milímetro mayor en diámetro. Este proceso se repite muchas veces, avanzando progresivamente a través de dilatadores de 10mm, 11mm, 12mm, 13mm, y así sucesivamente hasta que el espacio creado es del tamaño apropiado para el implante seleccionado. Los implantes típicos son de 12-14 milímetros de diámetro cuando están completamente inflados, por lo que la dilatación usualmente continúa hasta 13-15 milímetros para asegurar espacio adecuado sin tensión excesiva en los tejidos. Esta dilatación progresiva toma tiempo – frecuentemente 20-30 minutos de trabajo persistente – y el cirujano debe estar atento al feedback táctil de los instrumentos para detectar si está avanzando dentro del espacio correcto o si ha creado una falsa vía.
Simultáneamente con la dilatación, el cirujano está midiendo la longitud alcanzable en cada cuerpo cavernoso. Instrumentos especiales de medición llamados corporótomos o medidores cavernosos se insertan hasta la profundidad máxima alcanzable tanto distal como proximalmente, y la longitud total se marca o registra. Esta longitud determinará el tamaño de los cilindros que se utilizarán. Los cilindros protésicos vienen en longitudes específicas que van típicamente desde 12 centímetros hasta 24 centímetros, en incrementos de 1-2 centímetros. El objetivo es seleccionar cilindros que llenen el espacio disponible tan completamente como sea posible sin estar tan forzados que causen presión excesiva y riesgo de erosión, ni tan cortos que dejen espacio muerto donde pueda acumularse líquido.
En algunos pacientes, especialmente aquellos con enfermedad de Peyronie o fibrosis severa, la longitud alcanzable puede ser notablemente menor que el tamaño histórico del pene en erección del paciente. Esta es una de las realidades difíciles del procedimiento: el implante no puede «crear» longitud que no existe actualmente en los tejidos. En estos casos, el cirujano puede emplear técnicas adicionales como incisiones de relajación en las áreas de fibrosis severa o incluso injertos de materiales sintéticos o biológicos para ganar longitud adicional, pero estas técnicas son más complejas y conllevan riesgos adicionales. La comunicación preoperatoria honesta sobre expectativas de longitud es crucial para prevenir decepción postoperatoria.
Una consideración adicional en esta etapa es que los cuerpos cavernosos no necesariamente tienen la misma longitud o facilidad de dilatación en ambos lados. Puede haber asimetría significativa debido a fibrosis desigual, anatomía natural, o enfermedad de Peyronie unilateral. El cirujano debe abordar cada lado individualmente y puede terminar utilizando cilindros de longitudes ligeramente diferentes en cada lado, o puede agregar extensores proximales de diferentes longitudes para igualar el resultado final. Los extensores proximales o «RTEs» (rear tip extenders) son pequeños segmentos adicionales que se agregan a la parte posterior de los cilindros para alcanzar más profundamente en las raíces peneanas cuando estas son inusualmente largas o cuando la longitud estándar del cilindro es casi pero no completamente adecuada.
Creación del Espacio para el Reservorio
Mientras se trabaja en los cuerpos cavernosos, o después de que esa parte esté completa, se procede a crear el espacio para el reservorio de líquido en pacientes que recibirán una prótesis de tres componentes. El reservorio es un globo de silicona que cuando está lleno contiene típicamente 65 a 100 mililitros de solución salina estéril, dependiendo del modelo específico del implante. Este reservorio debe colocarse en una ubicación en el abdomen donde haya espacio suficiente, donde no cause molestias o sea palpable desde la superficie, y donde no interfiera con otros órganos pero sea accesible si en el futuro se necesita cirugía de revisión.
La ubicación más comúnmente utilizada es el espacio de Retzius, también conocido como espacio retropúbico, que es el espacio potencial entre la vejiga por detrás y el hueso púbico y los músculos rectos abdominales por delante. Acceder a este espacio desde la incisión penoescrotal requiere tunelización cuidadosa a través de los tejidos. El cirujano comienza palpando externamente para identificar el hueso púbico y los músculos abdominales inferiores. Luego, trabajando desde la base de la incisión, comienza a disecar cuidadosamente en dirección cefálica (hacia la cabeza) y profunda.
El plano de disección pasa típicamente al lado o a través de la fascia de Colles y luego superior a los músculos isquiocavernosos hasta alcanzar el espacio por encima de la fascia transversal. Esta disección puede realizarse de manera roma utilizando el dedo índice del cirujano envuelto en una gasa, lo que permite feedback táctil excelente para detectar estructuras y evitar lesiones, o puede realizarse con instrumentos especializados como tijeras largas de punta roma, pinzas de diseño particular, o incluso dilatadores especiales. El objetivo es crear un túnel que se extienda desde el sitio de la incisión hasta el espacio retropúbico, lo suficientemente ancho para acomodar el reservorio pero sin disección excesiva innecesaria.
Una de las estructuras en riesgo durante esta maniobra es el paquete vascular femoral que corre en la ingle. Aunque normalmente está lateral (hacia el lado) del trayecto de la disección, en pacientes con anatomía variante o durante disección no cuidadosa, puede ser encontrado inadvertidamente, lo que resultaría en sangrado significativo. Otra estructura de preocupación es la vejiga misma, especialmente si está incluso levemente distendida a pesar de la sonda de Foley, o si ha sido alterada por cirugías previas. Una lesión inadvertida de la vejiga requeriría reparación inmediata y podría complicar significativamente el procedimiento.
Una vez que el cirujano ha alcanzado el espacio retropúbico y ha creado un bolsillo de tamaño adecuado mediante disección adicional en esa ubicación, la hemostasia (control de sangrado) es crítica. El espacio retropúbico es relativamente vascular, y sangrado que no se controla adecuadamente puede resultar en hematomas significativos postoperatorios que pueden comprimir la vejiga o incluso causar hipotensión si son muy grandes, aunque estos eventos son raros. El cirujano utiliza cauterización eléctrica meticulosa de todos los pequeños vasos sangrantes visibles, y puede colocar temporalmente compresas o gasas mojadas en solución salina con epinefrina, un vasoconstrictor que ayuda a reducir el sangrado de superficies amplias.
En algunas prácticas quirúrgicas y en ciertos modelos de implantes más antiguos, ubicaciones alternativas para el reservorio se utilizaban o aún se utilizan. El espacio inguinal, donde el canal inguinal y el cordón espermático crean un espacio natural, fue históricamente utilizado pero se ha asociado con mayor incomodidad postoperatoria, mayor riesgo de que el reservorio sea palpable externamente, y potencialmente con complicaciones relacionadas con hernias. La ubicación submuscular, colocando el reservorio debajo del músculo recto abdominal en lugar de por debajo de la fascia pero sobre el músculo, ofrece algunas ventajas en términos de menor riesgo de lesión vesical, pero requiere disección a través del músculo que puede aumentar el dolor postoperatorio y debilidad temporal de la pared abdominal.
Creación del Espacio Escrotal para la Bomba
El tercer espacio que necesita ser creado es el bolsillo escrotal que alojará la bomba de activación. A diferencia del reservorio que está oculto profundamente en el abdomen, la bomba necesita estar en una ubicación que sea fácilmente accesible y palpable para el paciente, ya que necesitará activarla manualmente cada vez que desee una erección. Al mismo tiempo, no debe ser tan superficial o prominente que sea cosméticamente inac eptable o incluso visible a través de ropa.
La ubicación ideal para la bomba es el escroto, específicamente en el tercio inferior, usualmente el hemiescroto del lado dominante del paciente (derecho para pacientes diestros, izquierdo para zurdos) aunque esto no es una regla estricta. Desde la incisión penoescrotal, el cirujano tiene acceso directo al escroto. Utilizando disección cuidadosa, típicamente con tijeras o digitalmente, el cirujano separa las capas del escroto. El escroto tiene múltiples capas de tejido fascial y muscular, incluyendo la piel externa, la fascia de Colles, el dartos (músculo liso en el tejido subcutáneo del escroto), y más profundamente las fascias que rodean los testículos.
El objetivo es crear un bolsillo en el tejido subcutáneo, debajo del dartos pero sin entrar en la túnica vaginal que rodea directamente el testículo. Este bolsillo debe ser del tamaño apropiado: lo suficientemente grande para acomodar la bomba sin compresión excesiva, pero no tan grande que la bomba pueda moverse o «flotar» libremente y terminar en posiciones subóptimas. Algunos cirujanos crean un bolsillo dependiente, en el punto más bajo del escroto donde la gravedad ayudará a mantener la bomba en posición, mientras que otros prefieren una posición ligeramente más alta que puede ser más cómoda cuando el paciente está sentado.
Durante la creación de este bolsillo, el testículo del lado correspondiente (que ya está naturalmente en el escroto) debe ser cuidadosamente identificado y protegido. El testículo está rodeado por su túnica vaginal y es bastante móvil, pero debe mantenerse completamente separado del bolsillo de la bomba para evitar cualquier presión sobre el testículo que podría afectar su función o causar dolor. El cordón espermático que suspende el testículo y contiene el conducto deferente, vasos sanguíneos y nervios testiculares también debe ser visualizado y protegido durante toda la disección.
Una consideración especial es que en el futuro, cuando el paciente use la prótesis, necesitará poder palpar fácilmente la bomba escrotal y diferenciarla claramente del testículo. Si la bomba está demasiado cerca o íntimamente adyacente al testículo, puede haber confusión. Por esta razón, algunos cirujanos crean intencionalmente una pequeña separación fascial entre el bolsillo de la bomba y el testículo, o colocan la bomba en una posición más anterior mientras que el testículo permanece en su posición más posterior habitual.
La hemostasia también es importante en el escroto, aunque la red vascular escrotal es generalmente de vasos pequeños. Sin embargo, el escroto es un área propensa a desarrollar equimosis (moretones) extensos después de la cirugía debido a su tejido laxo y la dependencia gravitacional que causa que la sangre se acumule. El cirujano cauteriza meticulosamente cualquier vaso sangrante pequeño para minimizar el hematoma escrotal postoperatorio.
Preparación y Colocación del Implante
Con todos los espacios quirúrgicos creados – los cuerpos cavernosos dilatados, el espacio retropúbico preparado para el reservorio, y el bolsillo escrotal listo para la bomba – el cirujano está ahora preparado para manejar e insertar el implante mismo. Esta etapa representa la culminación de todo el trabajo preparatorio y debe ejecutarse con cuidado meticuloso para asegurar funcionamiento óptimo a largo plazo.
El implante llega al quirófano en un empaque estéril especial. Antes de abrir el paquete, el cirujano y la enfermera instrumentista verifican nuevamente que el implante correcto (marca, modelo, tamaño de cilindros) está presente. Una vez verificado, el empaque se abre estérilmente y los componentes del implante se colocan en la mesa estéril. La mayoría de los implantes modernos vienen «listos para usar» en el sentido de que han sido preconectados en la fábrica y prellenados con solución salina estéril, aunque el aire en el sistema debe purgarse y la cantidad de líquido puede necesitar ajuste.
Muchos cirujanos experimentados emplean la técnica de Mulcahy, también conocida como técnica de remojo en antibiótico o técnica «no-touch» modificada. Esta técnica involucra remojar todos los componentes del implante en una solución concentrada de antibióticos por al menos tres a cinco minutos antes de la implantación. La solución típicamente consiste en una combinación de antibióticos de amplio espectro como vancomicina y gentamicina mezclados en solución salina estéril a concentraciones que son mucho más altas que las que podrían administrarse sistémicamente. El objetivo es saturar la superficie del implante con antibióticos, esperando que cuando se implante, cualquier bacteria que pudiera contaminar la superficie sea inmediatamente asesinada por la alta concentración local de antibióticos antes de que pueda establecer una infección.
Durante el período de remojo, el cirujano también puede cambiar guantes, utilizar instrumentos completamente frescos, y asegurarse de que cualquier contaminante potencial introducido durante la fase de disección (partículas microscópicas de la piel del paciente, por ejemplo) no entre en contacto con el implante. Algunos protocolos incluso incluyen cambios de todos los campos quirúrgicos y del instrumental utilizado.
El manejo del implante comienza típicamente con la preparación de los cilindros. Si los cilindros no están preconectados a los tubos, o si se están utilizando extensores proximales adicionales, estas conexiones se realizan en este momento siguiendo meticulosamente las instrucciones del fabricante. Los cilindros modernos están diseñados para ser relativamente fáciles de insertar: pueden comprimirse, plegarse o enrollarse para minimizar su diámetro máximo durante la inserción. Cada fabricante tiene un método ligeramente diferente; algunos utilizan un instrumento especial que enrolla firmemente el cilindro, otros utilizan suturas temporales que comprimen el cilindro en una configuración angosta.
Con los cilindros preparados, el cirujano procede a insertarlos uno a la vez en los cuerpos cavernosos. Tomando el cilindro derecho, el cirujano lo guía cuidadosamente a través de la incisión en la túnica albugínea del cuerpo cavernoso derecho. Con los dedos de una mano estabilizando y guiando desde afuera, y con el cilindro siendo empujado desde adentro con instrumentos o con la otra mano, el cilindro es avanzado gradualmente hasta que su extremo distal (la punta) alcanza la posición prevista justo detrás del glande, y su extremo proximal (la cola) está profundamente posicionada en la raíz del pene dentro de las ramas isquiocavernosas en la pelvis.
Este proceso puede requerir manipulación considerable, especialmente si hay fibrosis, si el espacio creado durante la dilatación ha colapsado algo, o si el cilindro es largo y necesita navegar una curva desde el cuerpo del pene hacia las raíces profundas en la pelvis. El cirujano verifica el posicionamiento palpando externamente el pene para sentir la punta del cilindro distalmente y confirmando que el tubo de conexión está saliendo de la incisión sin torsión ni doblamiento. El proceso se repite con el cilindro izquierdo en el cuerpo cavernoso izquierdo.
Una vez que ambos cilindros están en posición, el cirujano verifica su posicionamiento relativo. Ambos deben estar al mismo nivel distalmente, sin que uno sobresalga más que el otro, y ambos deben apuntar en la misma dirección. Asimetría significativa puede resultar en una erección que no es recta o que tiene una «bisagra» desagradable. Si hay asimetría, puede ser necesario reposicionar los cilindros o usar extensores de longitudes diferentes. Los tubos conectores de ambos cilindros ahora emergen de las incisiones en la túnica albugínea y están disponibles en el campo quirúrgico para futuras conexiones.
A continuación se coloca el reservorio. El reservorio, que es un globo de silicona flexible cuando está vacío, se llena típicamente con la cantidad prescrita de solución salina (65-100ml según el modelo) usando una jeringa grande. El aire dentro del reservorio debe purgarse cuidadosamente presionando el reservorio mientras está conectado a la jeringa y permitiendo que el aire escape antes de agregar el volumen final de salina. Un reservorio lleno es considerablemente más grande que cuando está vacío y debe ser comprobado que cabe cómodamente en el bolsillo retropúbico creado previamente.
El reservorio lleno pero suave se guía entonces a través del túnel previamente creado hasta alcanzar el espacio retropúbico. Esto puede requerir algo de manipulación para que el reservorio, que es algo voluminoso, navegue el túnel sin doblarse o torcerse. Una vez en posición en el espacio retropúbico, el cirujano palpa externamente presionando sobre el abdomen bajo para confirmar que el reservorio está en la ubicación planeada, no está comprimido, y que su tubo conector sale sin acodarse hacia el sitio quirúrgico donde eventualmente se conectará a la bomba.
La bomba escrotal es el último componente principal a colocarse. La bomba es el componente más complejo mecánicamente del sistema, conteniendo válvulas internas, el mecanismo de bombeo, y la válvula de liberación que el paciente presionará para desinflar. La orientación correcta de la bomba es importante: debe colocarse de tal manera que el área de compresión (la parte bulbar que se bombea) esté accesible y claramente palpable, y la válvula de liberación (típicamente un botón o barra en un lado de la bomba) también esté fácilmente accesible para el paciente.
El cirujano coloca la bomba en el bolsillo escrotal previamente creado, manipulándola hasta que esté en una posición que se sienta apropiada. Algunos cirujanos fijan la bomba con una sutura suelta al tejido circundante para prevenir migración, aunque esto es controversial ya que la sutura eventualmente se reabsorbe y algunos argumentan que la bomba debe quedar libre para acomodarse naturalmente en la posición más confortable. La bomba tiene dos tubos conectores saliendo de ella: uno conectará al reservorio y otro se conectará (a través de un conector en «Y» típicamente) a los tubos de ambos cilindros.
Conexión e Interconexión del Sistema
Con todos los componentes físicamente colocados en sus ubicaciones apropiadas, se procede a la etapa crucial de conectar todos los componentes entre sí para crear un sistema hidráulico cerrado y funcional. Este es un momento de concentración intensa, ya que las conexiones deben ser seguras y sin fugas para que el dispositivo funcione correctamente. Las conexiones que son demasiado flojas pueden desconectarse, resultando en fallo mecánico del dispositivo, mientras que conexiones que son demasiado forzadas pueden dañar los tubos.
Los implantes modernos utilizan predominantemente uno de dos sistemas de conexión: conectores de ajuste rápido tipo «click» o conectores que se aseguran con suturas. Los conectores de ajuste rápido son diseñados para encajar juntos con un «clic» audible y táctil que confirma que están completamente insertados y enganchados. Para conectar, el cirujano típicamente inserta el extremo macho del conector en el extremo hembra hasta que siente y escucha el clic de confirmación, luego prueba la conexión tirando de ambos lados para asegurar que no se separan. Los conectores que se aseguran con suturas involucran insertar un tubo dentro de otro tubo o dentro de un puerto de conexión, y luego amarrar firmemente suturas no absorbibles (típicamente prolene o ethibond) alrededor de la conexión para mantener los tubos unidos mecánicamente.
La secuencia típica de conexiones es la siguiente: primero, los tubos de ambos cilindros se conectan al puerto de salida de la bomba, típicamente a través de un conector en «Y» que permite que ambos cilindros se llenen simultáneamente cuando la bomba es activada. Esta conexión es crítica ya que cualquier fuga aquí resultará en una erección inadecuada. El cirujano toma el tubo del cilindro derecho y lo conecta a una rama del conector en Y, asegura la conexión según el diseño del implante particular, y luego repite con el tubo del cilindro izquierdo a la otra rama del Y. El extremo único del Y se conecta entonces al puerto apropiado de la bomba.
A continuación, el tubo del reservorio se conecta al puerto de entrada de la bomba, estableciendo el flujo de líquido desde el reservorio hacia la bomba y desde allí hacia los cilindros. Esta conexión también debe ser absolutamente segura sin fugas. Dependiendo de la longitud de los tubos y la disposición anatómica particular, puede haber tubo excedente que necesita ser recortado o acomodado. Muchos implantes tienen marcas en los tubos o instrucciones específicas sobre dónde cortar de manera segura sin comprometer la integridad del tubo. El exceso de longitud de tubo que no se recorta puede doblarse o torcerse, creando obstrucción al flujo, mientras que tubos cortados demasiado cortos pueden estar bajo tensión, aumentando el riesgo de desconexión o fractura del tubo con el tiempo.
Una vez que todas las conexiones están completadas, el cirujano realiza una verificación cuidadosa de cada conexión, inspeccionándolas visualmente y palpándolas para asegurar que estén seguras. Luego procede al paso crucial de ciclar el dispositivo – probar su función mientras el paciente todavía está en la mesa quirúrgica. El cirujano localiza la bomba en el escroto y comienza a presionarla rítmicamente, simulando la acción que el paciente realizará en el futuro. Con cada compresión de la bomba, un pequeño volumen de líquido se transfiere desde el reservorio hacia los cilindros. El cirujano puede sentir y observar los cilindros en el pene llenándose progresivamente, expandiéndose y endureciéndose.
Después de 20-30 compresiones, dependiendo del volumen del sistema, los cilindros deben estar completamente inflados, resultando en lo que se ve y siente como una erección rígida. El cirujano evalúa críticamente esta erección simulada:Son ambos cilindros simétricos? Hay rigidez uniforme en toda la longitud? El pene apunta recto o hay curvatura indeseable? La rigidez es suficiente para penetración? Cualquier asimetría, curvatura significativa, o rigidez inadecuada en este punto requiere investigación y corrección, ya que es mucho más fácil corregir problemas ahora que después de que el paciente haya despertado y sanado.
Para evaluar la función de desinflado, el cirujano localiza y presiona la válvula de liberación en la bomba. Dependiendo del diseño, esto puede involucrar presionar un botón en un lado de la bomba, apretar una barra a lo largo de la bomba, o comprimir toda la bomba de cierta manera. Cuando se activa correctamente la válvula de liberación, se debe escuchar un sonido suave de flujo de líquido o siseo, y los cilindros deben comenzar a desinflarse. El proceso de desinflado típicamente toma más tiempo que el inflado. Algunos cirujanos aceleran el proceso comprimiendo manualmente y suavemente los cilindros inflados, exprimiendo el líquido de vuelta hacia el reservorio. Después de uno o dos minutos, los cilindros deben estar completamente deflactados, con el pene volviendo a un estado flácido.
El cirujano tipicamente cicla el dispositivo dos o tres veces – inflado, comprobando la erección, desinflado, comprobando el retorno al estado flácido – para asegurar funcionamiento confiable y repetible. Durante estos ciclos, también está atento a cualquier fuga evidente. Las fugas pueden manifestarse como líquido escapando visiblemente de una conexión, o más sutilmente como una erección que se deflacta parcialmente por sí sola cuando debería mantenerse rígida, o como una incapacidad para alcanzar rigidez completa incluso con bombeado prolongado porque el líquido está escapando tan rápido como está siendo bombeado.
Si se detecta cualquier problema durante estas pruebas – una fuga, un cilindro que no se infla adecuadamente, una válvula que no libera, una curvatura inaceptable – este es el momento de corregirlo. Esto puede involucrar reforzar una conexión, reemplazar un componente que está defectuoso, reposicionar un cilindro, o en casos raros, tener que abrir un paquete de implante completamente nuevo si el problema es con el dispositivo mismo más que con la técnica quirúrgica.
Cuando el cirujano está satisfecho con el funcionamiento del dispositivo, típicamente deja el sistema en un estado particular para la cicatrización inicial. Las prácticas varían: algunos cirujanos dejan los cilindros completamente deflactados, otros los dejan parcialmente inflados (típicamente al 50-60% de inflado completo), y algunos los dejan completamente inflados. La lógica detrás de dejar los cilindros parcial o completamente inflados durante la cicatrización inicial es que esto puede promover la expansión de los tejidos y potencialmente maximizar la longitud funcional final del pene, aunque esta práctica es algo controversial y no hay consenso universal. Si se dejan inflados, el pene será posicionado apuntando hacia el ombligo del paciente y puede ser fijado en esta posición con vendajes.
Cierre de Incisiones y Finalización del Procedimiento
Con el implante colocado, conectado, probado y funcionando correctamente, el cirujano procede a cerrar las incisiones quirúrgicas en un proceso multicapa que es crítico para la cicatrización apropiada y el resultado cosmético final. El cierre debe ser meticuloso: un cierre inadecuado puede resultar en dehiscencia de la herida (separación de los bordes), hematoma, seroma, o resultado cosmético pobre.
El cierre comienza con las capas más profundas. Las incisiones en la túnica albugínea de los cuerpos cavernosos, por donde se insertaron los cilindros, son cerradas con suturas absorbibles. La túnica es tejido denso que retiene bien las suturas, y las suturas deben ser colocadas de manera que aproximen los bordes de la incisión sin crear áreas de presión excesiva o constricción alrededor de los cilindros. Algunos cirujanos usan suturas continuas (una sutura larga que se va entrelazando) mientras que otros prefieren suturas interrumpidas (múltiples suturas individuales separadas), cada técnica con sus propias ventajas. El cierre adecuado de la túnica es importante para prevenir herniación del cilindro a través de la incisión.
Progresando hacia capas más superficiales, el cirujano cierra la fascia profunda (Colles o Buck, dependiendo del plano específico de disección) con suturas absorbibles adicionales. Esta capa proporciona fuerza estructural adicional al cierre. El tejido subcutáneo, que es la capa de grasa y tejido conectivo bajo la piel, también se aproxima con suturas absorbibles para eliminar espacio muerto donde los fluidos podrían acumularse y para reducir la tensión en el cierre final de la piel.
Para el cierre de la piel misma, la mayoría de los cirujanos utilizan suturas absorbibles subcuticulares, una técnica en la cual las suturas se colocan en la dermis profunda (la capa justo bajo la superficie de la piel) de manera que las suturas están completamente enterradas y no son visibles en la superficie cutánea. Esta técnica produce excelentes resultados cosméticos con cicatrices mínimas. Alternativamente, algunos cirujanos usan suturas no absorbibles o grapas quirúrgicas para el cierre de piel, que luego necesitan ser removidas en una visita postoperatoria de seguimiento aproximadamente una semana después de la cirugía.
El área del bolsillo escrotal donde se colocó la bomba generalmente no tiene una incisión separada que necesite cerrarse ya que se accedió desde la incisión principal, pero el cirujano puede colocar una o dos suturas absorbibles en el escroto para estrechar levemente el bolsillo o para ayudar a mantener la bomba en la posición deseada, aunque esto no es universal.
Después de que todas las suturas están colocadas, la incisión se limpia suavemente con solución salina estéril para remover cualquier sangre o residuo visible. Algunos cirujanos aplican pegamento quirúrgico de cianocrilato sobre las incisiones cerradas como un sellador adicional que también proporciona una barrera antimicrobiana. Luego se aplica un vendaje estéril consistente típicamente en gasas estériles colocadas directamente sobre las incisiones, aseguradas con cinta quirúrgica o un vendaje elástico suave.
El vendaje postoperatorio cumple múltiples funciones: protege las incisiones de contaminación, aplica una compresión suave que minimiza el sangrado y la hinchazón, y proporciona soporte al área. Algunos cirujanos aplican vendajes más elaborados, envolviendo el pene completamente y aplicando presión controlada, mientras que otros usan vendajes mínimos. La filosofía varía, con argumentos a favor de ambos enfoques.
Si el pene fue dejado con los cilindros inflados, puede ser posicionado apuntando hacia arriba hacia el ombligo y mantenido en esta posición con el vendaje o con una banda elástica suave alrededor del abdomen. Este posicionamiento puede ayudar a maximizar la longitud durante la cicatrización inicial y reduce la presión sobre las suturas.
Con el cierre quirúrgico completo, la fase de cirugía activa ha terminado. Los campos quirúrgicos estériles se remueven del paciente, y el equipo quirúrgico documenta cuidadosamente el procedimiento. La documentación quirúrgica incluye la descripción detallada de cada paso del procedimiento, cualquier hallazgo intraoperatorio de interés (como grado de fibrosis encontrado), el tipo específico y tamaños exactos del implante utilizado (típicamente utilizando números de lote y serie del dispositivo para rastreabilidad), estimación de pérdida de sangre durante el procedimiento, cualquier complicación o evento adverso, y una nota sobre cómo el paciente toleró el procedimiento.
El anestesiólogo comienza el proceso de reversión de la anestesia, disminuyendo o suspendiendo los agentes anestésicos. Si fue utilizada ventilación mecánica con intubación endotraqueal, se espera a que el paciente comience a mostrar signos de respiración espontánea y retorno de reflejos protectores de la vía aérea antes de remover el tubo endotraqueal. Una vez que el tubo es removido, el paciente recibe oxígeno suplementario mediante mascarilla facial mientras continúa despertando. La sonda vesical Foley permanece en su lugar y será removida más tarde según el protocolo del cirujano.
El paciente, ahora completamente fuera del quirófano pero aún bajo efectos significativos de anestesia, es trasladado cuidadosamente a una camilla de transporte y llevado a la sala de recuperación post-anestésica donde comenzará la siguiente fase de su experiencia: la recuperación inmediata postoperatoria.